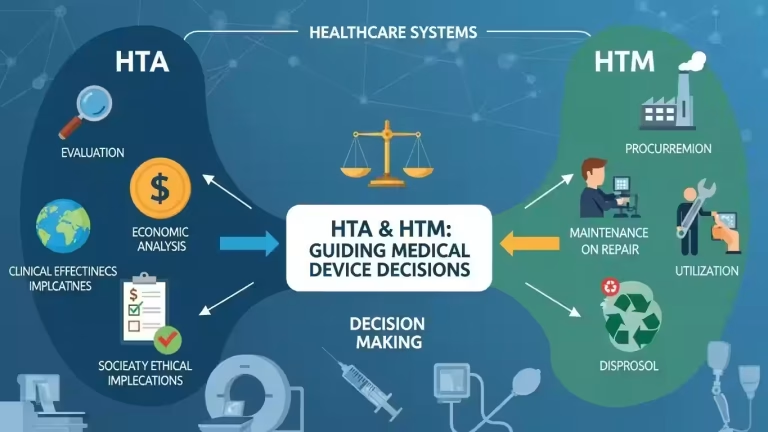
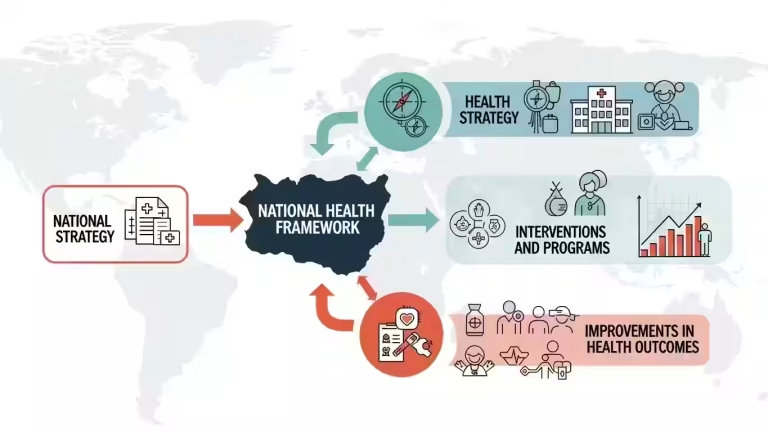
Dispositivi: norme
Le politiche si articolano su tre livelli: globale (WHO), europeo (MDR) e nazionale (Ministero della Salute). L’Organizzazione Mondiale della Sanità fornisce linee guida per garantire accesso sicuro ed equo. Il Regolamento europeo 2017/745 stabilisce requisiti rigorosi per sicurezza e trasparenza. In Italia, il Ministero della Salute coordina sorveglianza, registrazione e valutazione tecnologica attraverso banche dati dedicate e sistemi di vigilanza integrati.