Two is meglio che one?
di Leonardo De Luca
Quando e a chi prolungare la doppia terapia antiaggregante
Nonostante le modifiche dello stile di vita e le attuali terapie farmacologiche di prevenzione secondaria, diversi pazienti con pregresso infarto miocardico (MI) presentano un’elevata incidenza di eventi ischemici ricorrenti (morte, re-MI ed ictus). Recenti studi indicano che circa il 20% di questi pazienti accusa un nuovo evento ischemico tra il 1° e il 5° anno di distanza dal primo.
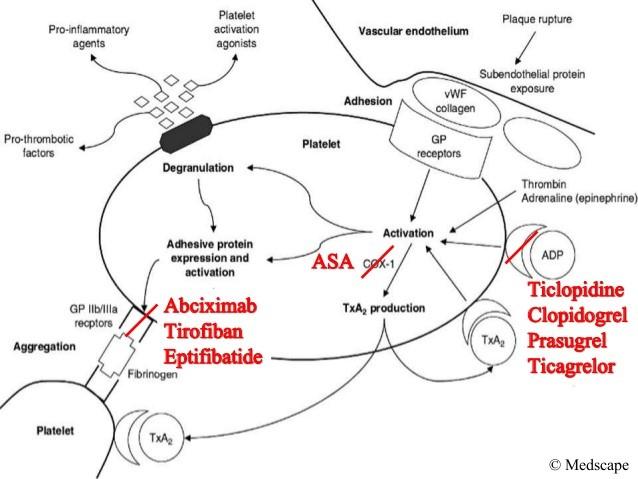
L’unico studio randomizzato che nel passato ha suggerito un beneficio dell’estensione della Doppia Terapia Antiaggregante (DAPT) prolungata oltre l’anno è stato il CHARISMA, che ha arruolato oltre 15.000 pazienti con pregresso evento aterotrombotico o ad alto rischio per lo sviluppo di tali eventi. In questo studio, l’aggiunta del clopidogrel all’aspirina (ASA) per un tempo mediano di 28 mesi, ha dimostrato un benefico effetto nei pazienti con pregresso MI, ictus o vasculopatia periferica sintomatica (e non negli altri), con una riduzione degli eventi ischemici del 27%, senza un aumento significativo di emorragie fatali o gravi. Recentemente ulteriori studi hanno testato l’ipotesi che il prolungamento della DAPT o l’aggiunta di un terzo agente (antipiastrinico o anticoagulante) alla DAPT tradizionale possa apportare dei vantaggi in termini prognostici e ridurre il rischio residuo nei pazienti con MI.
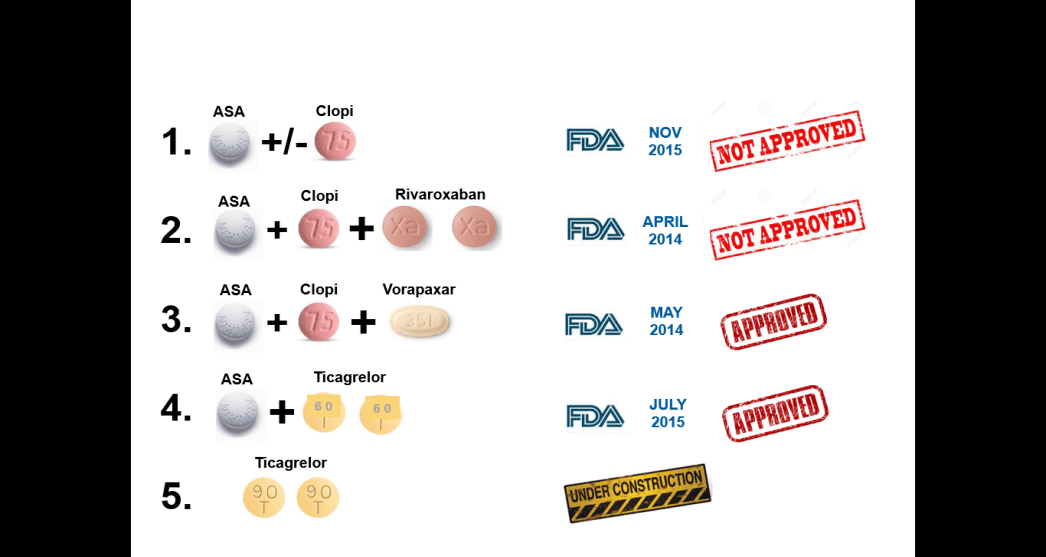
Attualmente, solo due strategie farmacologiche sono state approvate dalla FDA (Food and Drug Administration) per il trattamento a lungo termine del post-MI: il Vorapaxar, studiato in aggiunta ad ASA e/o clopidogrel, ed il Ticagrelor al dosaggio di 60 mg, valutato in aggiunta all’ASA nello studio PEGASUS TIMI-54. Quest’ultimo studio ha arruolato più di 21.000 pazienti con storia di pregresso MI tra 1 e 3 anni e criteri aggiuntivi di rischio quali età > 65 anni, malattia multivasale, diabete mellito, insufficienza renale e MI ricorrente. I pazienti sono stati randomizzati a distanza di almeno 1 anno dall’evento acuto in uno dei tre bracci: 1) trattamento con ticagrelor 90 mg 2 volte al giorno; 2) trattamento con ticagrelor 60 mg 2 volte al giorno; 3) placebo, in aggiunta all’ASA. Il farmaco, somministrato nei due differenti dosaggi, ha dimostrato una riduzione significativa dell’endpoint primario di efficacia, costituito dalla composita mortalità cardiovascolare, MI e ictus. Per quanto riguarda l’analisi esplorativa degli altri endpoint, entrambi i dosaggi del ticagrelor hanno dimostrato una riduzione significativa in termini di MI, mentre, esclusivamente al dosaggio di 60 mg, si è evidenziata una significativa differenza nell’incidenza di ictus ischemico e un trend favorevole per quanto riguarda la morte cardiovascolare. Nessuna differenza è emersa tra ticagrelor (ad entrambi i dosaggi) e placebo in termini di morte da qualsiasi causa, angina instabile, procedure di rivascolarizzazione urgenti e attacchi ischemici transitori. Come atteso, prendendo in considerazione gli endpoint di sicurezza, con la consapevolezza che il PEGASUS è il primo trial in cui un nuovo inibitore del recettore P2Y12 si confrontava con placebo, è emersa una differenza significativa a sfavore di entrambi i dosaggi di ticagrelor rispetto al placebo in termini di sanguinamenti TIMI maggiori e minori, ma non in termini di sanguinamenti fatali o intracerebrali. Inoltre, entrambi i bracci ticagrelor hanno mostrato una maggior incidenza di dispnea, mentre nessuna differenza è emersa in termini di bradicardia. Complessivamente, il trattamento con ticagrelor al dosaggio di 60 mg x 2 ha mostrato un profilo di rischio/beneficio migliore rispetto al regime di 90 mg x 2, compatibile con una ragionevole necessità di modulare moderatamente l’inibizione piastrinica nel tempo dopo un evento infartuale. Pertanto se aggreghiamo i dati ischemici ed emorragici in una visione di danno irreversibile (morte, ictus, MI, emorragie fatali ed intracraniche) il ticagrelor 60 mg x 2 ha portato ad una riduzione relativa del rischio del 14% rispetto al placebo. Lo studio, insieme ad altre e più approfondite valutazioni, ha contribuito alla decisione da parte della Food and Drug Administration di approvare l’utilizzo del Ticagrelor 60 mg x 2/die in cronico nel post-MI.
I benefici dell’estensione della DAPT nei pazienti con pregresso MI sono stati anche recentemente confermati in una meta-analisi di 5 trial che ha selezionato e valutato i soli pazienti con pregresso MI (37% della popolazione totale). L’estensione della DAPT ha ridotto il rischio di eventi maggiori cardiovascolari avversi (MACE) rispetto alla sola ASA ed ha ridotto la mortalità cardiovascolare senza alcun incremento nella mortalità per cause non cardiache.
A chi somministrare la terapia antiaggregante a lungo termine?
Alla luce dei dati ad oggi disponibili possiamo dire che appare ragionevole prolungare la DAPT piuttosto che re-iniziarla nei pazienti con pregresso MI e fattori di rischio aggiuntivi. Tuttavia ad oggi i sotto studi non ci consentono di individuare chiaramente che tipo di paziente può beneficiare maggiormente della DAPT a lungo termine; saranno probabilmente gli altri studi che saranno presentati nei prossimi mesi, nonché analisi post-hoc con valutazione complementare di fattori di rischio additivi a fornirci le risposte.
Intanto possiamo ipotizzare a chi non prolungare la DAPT: 1) pazienti con storia di TIA/ictus, dove precedenti analisi hanno suggerito un incremento delle emorragie fatali quando la DAPT viene prolungata; 2) pazienti che hanno avuto esperienza di eventi emorragici maggiori nel primo anno di DAPT; 3) pazienti che necessitano di anticoagulanti orali, con diatesi emorragica o che necessitano di interventi di chirurgia maggiore programmati; 4) pazienti che hanno interrotto la DAPT da più di 3 mesi senza aver avuto eventi ischemici ricorrenti; 5) pazienti fragili per cui la ragionevolezza clinica non suggerisce di prolungare la DAPT.
In tal senso è evidente che l’entità del rischio ischemico ed emorragico, come pure le loro modificazioni durante il follow-up, condizionino il rapporto rischio / beneficio di una DAPT prolungata. Appare quindi ragionevole pensare che nella terapia a lungo termine la decisione debba basarsi su un equilibrio dinamico anziché statico, con valutazione seriate dei pazienti che possano giovarsi della DAPT valutando attentamente il rischio di eventi emorragici nel tempo.
Il giovane medico comincia la professione prescrivendo venti
medicine per ogni malanno, e quello vecchio finisce
per prescriverne una sola per venti malanni.
William Osler