La Medicina basata sull’evidenza (I)
di Carlo De Luca
(Parte prima)
Definizione
La Medicina Basata sull’Evidenza (MBE) può essere definita come una pratica clinica fondata su conoscenze scientifiche aggiornate e metodologicamente valide (le cosiddette ‘evidenze’). Infatti ancora oggi, sia pure in misura minore rispetto al passato, molti aspetti della Medicina scaturiscono da esperienze certamente importanti ma non sistematizzate né strutturate secondo una rigorosa metodologia scientifica.
Il tema della MBE iniziò a maturare negli anni ‘80 ma si impose definitivamente all’attenzione generale nei primi anni ‘90 con la costituzione, anche formale, di due gruppi di ricerca. Il primo si raccolse a Oxford nella Cochrane Collaboration, l’associazione che si riprometteva di proseguire ed estendere il lavoro dell’epidemiologo Archibald Leman Cochrane. Il secondo gruppo di ricerca faceva capo al Dipartimento di Epidemiologia Clinica e Biostatistica della McMaster University di Toronto (Canada). Ad esso si deve la pubblicazione, nei primi anni ’90, di una serie di articoli sulla valutazione critica degli interventi in sanità comparsi su una rivista americana, JAMA.
E proprio in questi articoli risiedeva la vera novità rispetto ad altri approcci che pure facevano riferimento ai risultati della ricerca scientifica. Infatti, i ricercatori della McMaster University andarono oltre la definizione per entrare nel metodo con il quale individuare, stratificare ed, in ultima analisi, quantificare l’evidenza. Essi infatti proposero, sin dagli albori del dibattito, i criteri fondamentali per stabilire il livello di evidenza clinica delle prove scientifiche, criteri che rispondevano all’obiettivo di misurare la validità metodologica dello studio facendo ricorso agli strumenti dell’epidemiologia e della statistica.
Infatti, a differenza di quanto accade nello studio dei fenomeni deterministici, la valutazione dei fenomeni collettivi, ovvero che variano nelle loro manifestazioni individuali, deve tener conto di due possibili tipi di errore: accidentale e sistematico. La stratificazione delle evidenze è basata sull’assunzione che la validità di un risultato scientifico dipende dalla sua accuratezza, che può essere inficiata dagli errori sistematici ma che può essere garantita da un disegno sperimentale adeguato, e dalla sua precisione, che è minacciata dagli errori accidentali ma può essere opportunamente valutata con l’uso di procedure statistiche corrette. La minimizzazione dell’errore, d’altronde, non garantisce certezza ma si traduce in risposte di tipo probabilistico.
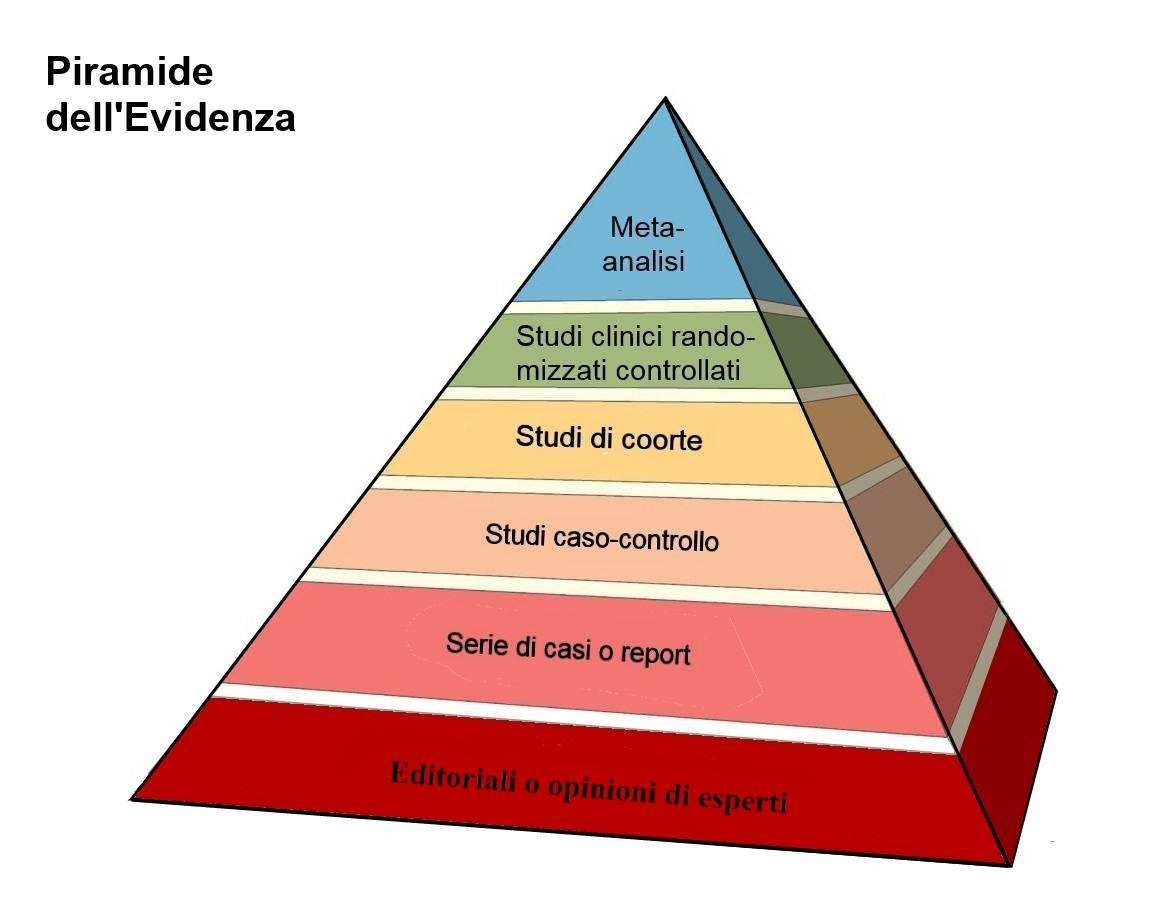
Sulla base di questi principi, il gruppo della McMaster University individuò cinque livelli che costituivano una scala ordinale decrescente nella quale l’evidenza diviene progressivamente meno forte man mano che la validità dello studio si indebolisce sotto il profilo epidemiologico e statistico. Successivamente gli stessi ricercatori della McMaster University, ma anche altri gruppi, ritennero di aggiornare e modificare questa stratificazione dell’evidenza. Nella figura 1 è riportata una classificazione delle evidenze abbastanza fedele all’originale. In tutte le versioni adottate rimane, comunque, una gerarchizzazione delle evidenze fondata sulla forza dell’inferenza e questa continua ad essere misurata sulla base dell’accuratezza epidemiologica e della precisione statistica.
Forse ora si comprende meglio una delle definizioni che fu data della MBE, intesa come ‘uso consapevole, esplicito e responsabile delle migliori prove scientifiche disponibili allo scopo di assumere decisioni nella pratica medica’. La MBE fu inizialmente definita come ‘un nuovo paradigma emergente per la pratica medica’. Tuttavia, nonostante i rischi contenuti in questa impostazione iniziale tendenzialmente ‘integralistica’, essa non si è sviluppata come ideologia totalizzante. E d’altronde sarebbe ormai impresa assai ardua voler organizzare in dogma l’enorme produzione scientifica sull’argomento considerando che attualmente nella banca data PubMed sono censite oltre 68.018 pubblicazioni che fanno espresso riferimento alla Medicina Basata sull’Evidenza. Proprio perché la MBE non si configura in dogma, di essa non esiste né può esistere una lettura ‘ortodossa’. E per questa ragione si è ritenuto chiarire già in via preliminare una delle sue possibili interpretazioni.
Aspettative e credibilità della Medicina
Si è detto che la Medicina Basata sull’Evidenza si riproponeva di ristrutturare la conoscenza medica sulla base dei risultati della ricerca scientifica. Anche allo scopo di rispondere alla crisi di credibilità generale del sistema di tutela della salute, inteso nella sua interezza ovvero sia sotto il profilo meramente assistenziale che dal punto di vista strettamente culturale.
La ‘semeiotica’ di questa crisi presenta fondamentalmente due modalità di espressione che finiscono per alimentarsi reciprocamente. Innanzitutto, il divario tra le aspettative dell’opinione pubblica ed i risultati che la Medicina riesce concretamente ad ottenere. In secondo luogo, è operante l’incongruenza tra uno sviluppo prorompente delle metodiche diagnostiche ed un progresso in ambito terapeutico non altrettanto rilevante.
Si è detto che un aspetto importante della crisi è rappresentato dalla eccessiva fiducia riposta dall’opinione pubblica nella Medicina. Basti pensare ai risultati di un sondaggio condotto negli anni ‘90 da un gruppo di ricerca guidato dallo studioso svizzero Gianfranco Domenighetti, docente di Economia e Politica Sanitaria presso le Università di Losanna e Ginevra. In quella circostanza, alla domanda – La Medicina è una Scienza esatta? – una percentuale variabile tra il 70% e lo 83% dell’opinione pubblica rispondeva affermativamente (figura 2).
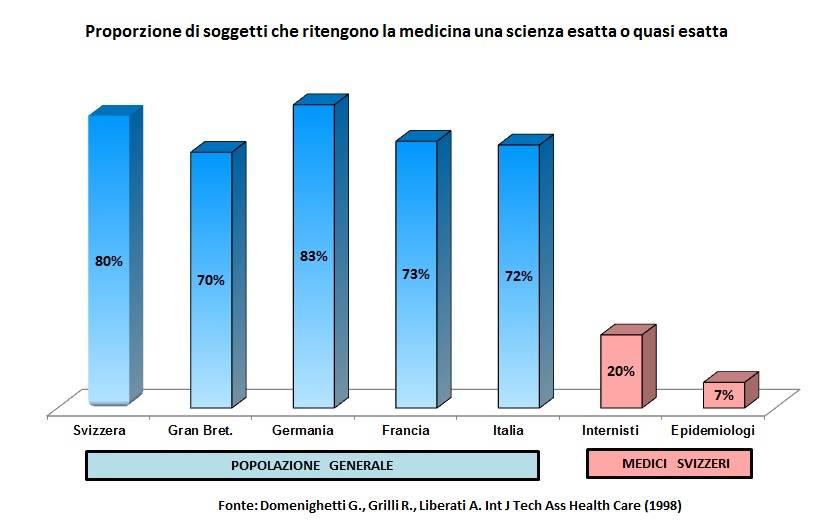
Nella classe medica svizzera tale percentuale si riduceva ma si attestava comunque su percentuali ragguardevoli. Questa incredibile ‘fiducia’ riposta nella Medicina è una delle ragioni che alimentano la delusione e talora l’ostilità dell’opinione pubblica nei confronti del sistema sanitario quando esso non riesce a soddisfare aspettative più o meno legittime e comunque sovradimensionate. Sarebbe molto interessante ripetere oggi l’indagine. C’è da augurarsi che la percentuale di medici si sia ridotta a zero. Invece, vista la mitologia imperante nella rete, c’è da temere che sia in crescita la quota di opinione pubblica che pretende una scienza esatta.
Un’altra faccia della crisi di credibilità della Medicina è rappresentata dalla distanza che ormai si è creata tra l’aumentata capacità diagnostica di metodiche sempre più sofisticate ed una crescita non altrettanto rilevante dell’efficacia terapeutica. In linea generale si può convenire sul fatto che nel corso del tempo si sia passati da una condizione di sostanziale sovrapposizione, quantunque realizzata ad un livello minimo, tra possibilità diagnostiche e terapeutiche, ad una situazione di forte e crescente divaricazione. D’altronde, anche quando l’avvento di tecniche più avanzate determina nuovi atteggiamenti terapeutici, la loro efficacia può risultare sovrastimata per l’intervento di una duplice distorsione legata alla maggiore precocità della diagnosi e al fatto che tanto più lunga è la fase preclinica della malattia tanto maggiore sarà la probabilità di una diagnosi anticipata.
Ulteriore elemento che sostiene una visione distorta dell’utilità degli esami diagnostici è rappresentato dalla confusione che si ingenera tra precisione tecnica dello strumento ed il suo impatto in termini di diagnosi. Così l’elevata precisione fisica della Risonanza Magnetica Nucleare non garantisce una altrettanto elevata precisione diagnostica che dipende da molti altri fattori come la variabilità biologica e l’imperfetta conoscenza di come un processo patologico si traduce in immagine. Ancora oggi c’è bisogno di verificare con indagini metodologicamente corrette l’impatto della RMN in termini di modificazione delle scelte terapeutiche e miglioramento dello stato di salute dei pazienti.
Così appare particolarmente stridente il contrasto tra una visione ‘mitica’ della Medicina e l’influenza che essa realmente esercita sulla salute delle persone. Thomas McKeown, già nel 1979, sosteneva che la clamorosa riduzione del tasso di mortalità per tubercolosi in Inghilterra e Galles fosse stata poco o nulla influenzata da quelle che ancora oggi sono considerate le grandi scoperte della Medicina nel campo. Così la identificazione del bacillo di Koch (1882), l’introduzione della chemioterapia con streptomicina (1947) e persino l’avvento di un vaccino specifico (1952) non modificarono sostanzialmente il ritmo di declino della mortalità per tubercolosi, evidentemente attribuibile ad altri fattori ed in particolare al miglioramento delle condizioni di salute generale e di vita della popolazione (figura 3).
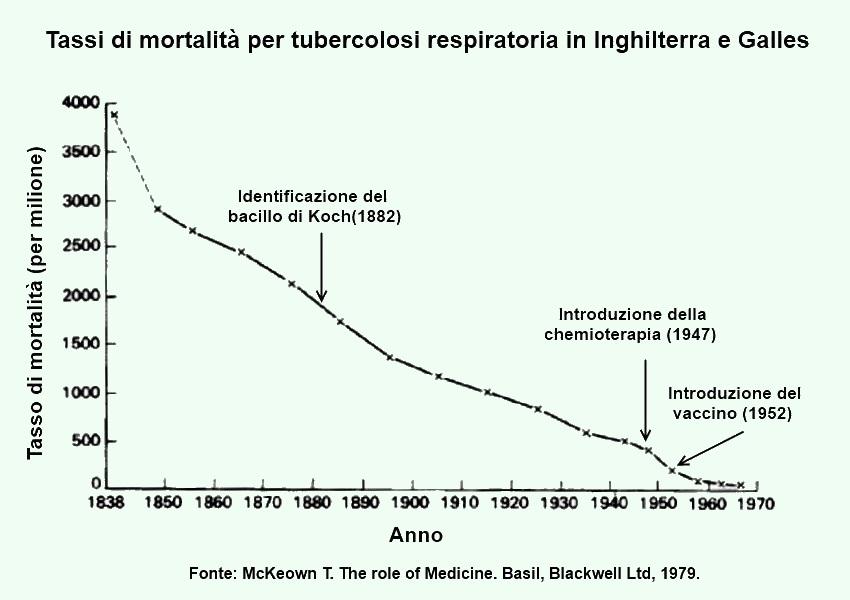
La tesi di McKeown fu criticata da diversi punti di vista, a cominciare dalla possibile confusione delle cause di morte in anni lontani nel corso dei quali le diagnosi non erano certo molto accurate. Ne scaturì una storica controversia che per molti aspetti perdura ancora a riprova di quanto fosse salutare aprire una discussione sulla reale efficacia degli interventi sanitari.