Costo-beneficio dell’impiego di tecnologie diagnostiche d’eccellenza
Salute e alimentazione
di Marco Minnetti
In una realtà odierna caratterizzata da risorse economiche sempre più limitate, appare cruciale, per il futuro della diagnostica per immagini, la valutazione dei benefici apportati dalle nuove tecnologie, in relazione ai costi sempre in aumento.
Di fronte alla costante crescita della spesa sanitaria, causata sia dall’invecchiamento della popolazione che dal progresso incalzante di tecnologie sempre più costose, si va sempre più diffondendo l’adozione dell’Health Technology Assessment (HTA) come strumento metodologico di valutazione delle tecnologie, in grado di consentire una pianificazione e una gestione più funzionale dell’assistenza sanitaria.
La valutazione dei benefici di una tecnologia diagnostica di alto livello passa da valutazioni di livello sempre crescente.
L’analisi costo-beneficio, meno utilizzata attualmente in ambito sanitario, si basa su valutazioni soggettive e su (discutibili) decodificazioni del valore economico della salute (concetto degli indicatori monetari risparmio/costo). L’analisi costo-efficacia è uno degli strumenti metodologici più utili per supportare il processo decisionale in Radiologia, anche se da sola non può dare tutte le informazioni necessarie (si basa sul concetto di identificazione di una unità di misura comune, sulla scorta di dati epidemiologici attendibili). L’analisi costo-utilità, molto usata, esprime i benefici in termini di misura di utilità, es. Il QALY (quality adjusted life year) ed i costi in termini monetari.
Il complesso delle valutazioni sovradescritte concorre quindi, con le prerogative proprie della Health Technology Assessment, a prevenire l’erogazione di prestazioni inefficaci, inappropriate o superflue, contenendo così la spesa che comporterebbero e migliorando la qualità dell’assistenza sanitaria.
Le tecnologie sanitarie debbono essere valutate sistematicamente mediante una serie di attività di ricerca in un mix di competenze cliniche, fisico-ingegneristiche, statistiche ed economico-gestionali che hanno l’obiettivo di studiare non solo le implicazioni e le conseguenze strettamente cliniche e/o organizzative, ma anche quelle sociali, etiche ed economiche dello sviluppo, della diffusione e dell’uso delle tecnologie stesse.
La valutazione dell’impatto di una tecnologia d’avanguardia deve essere fatta prima della sua introduzione nella pratica quotidiana ma anche durante il normale periodo del suo utilizzo, anche a fronte degli inevitabili mutamenti degli scenari tecnico-scientifico, organizzativo ed epidemiologico.
Cosa si intende per tecnologia diagnostica di eccellenza?
Secondo un indagine Censis nel 2011 sono stati 13 milioni gli italiani che si sono sottoposti ad indagini di imaging comprendenti radiazioni ionizzanti, ma occorre chiedersi se tali esami hanno rispettato appieno il criterio dell’appropriatezza diagnostica.
Cos’è e cosa rappresenta l’appropriatezza diagnostica in Radiologia?
E’ l’insieme di alcuni fattori, determinanti per ottenere indagini di imaging moderne e aderenti alle linee guida, basate su una serie di principi che compongono l’atto medico radiologico (1), ossia: fattibilità tecnica e ottimizzazione, accuratezza diagnostica, impatto sul ragionamento diagnostico, impatto sulla scelta terapeutica, impatto sulla prognosi del paziente (costo-efficacia), impatto sulla società (costo-beneficio).
Ogni atto diagnostico che comporti l’utilizzo di radiazioni ionizzanti deve basarsi inoltre sul principio ottimizzazione e giustificazione (art. 3 e 4 D.Lgs. n. 187 del 26 maggio 2000), che impone che “…le informazioni diagnostiche prodotte siano ottenute con la dose più bassa possibile compatibilmente con le esigenze diagnostiche”.
Secondo le linee guida di riferimento in Radiologia gli esami sono ritenuti inappropriati “in quanto non aggiungono valore al sospetto diagnostico del clinico, né lo correggono; non sono utili a modificare la gestione clinica del paziente. L’inappropriatezza di tali esami conduce pertanto ad un’assenza di beneficio rispetto al danno che l’esposizione a radiazioni potrebbe causare alla persona” (2).
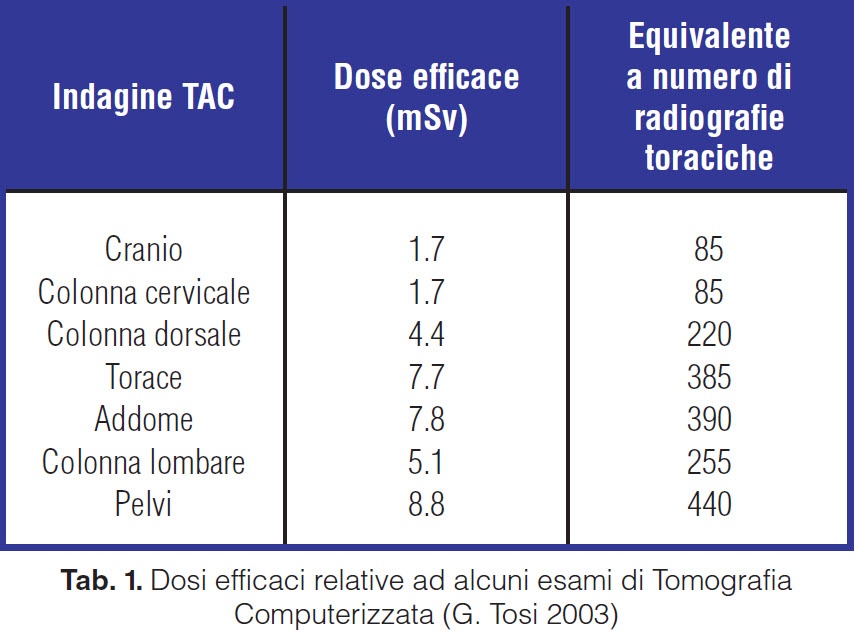
Il problema dosimetrico nella moderna diagnostica per immagini deve rappresentare un caposaldo dell’appropriatezza. Su oltre un milione di pazienti in diverse zone degli Stati Uniti, nel periodo, 1996-2010, sono stati effettuati complessivamente 30,9 milioni di esami di imaging, di cui il 35% dei controlli è stato effettuato con sistemi tecnologicamente avanzati: Tomografia Computerizzata, Risonanza Magnetica, Medicina Nucleare. Le TC hanno avuto un 7,8% di incremento annuale; nello stesso periodo, le RM sono passate da 17 a 65 ogni mille persone (+10% medio all’anno). L’utilizzo della medicina nucleare è diminuito del 3% all’anno ma tuttavia la Tomografia a emissione di Positroni PET è passata da 0,24 a 3,6 per mille persone, con una crescita media all’anno del 57%. Il maggior numero di TC ha comportato un aumento dell’esposizione alle radiazioni, che ha visto un raddoppio delle dosi (da 1,2 mSv a 2,3 mSv) e della percentuale di chi ha ricevuto dosi elevate, da 20 a 50 mSv, (dall’1,2% al 2,5%) o altissime, oltre i 50 mSv (dallo 0,6% all’1,4%). (3) Tali dati bastano a far capire come sia necessaria una cultura dell’appropriatezza, del costo-beneficio e costo-efficacia, non solo tra gli specialisti dell’area radiologica ma anche tra i medici prescrittori delle indagini diagnostiche. Utile a tal fine e’ l’analisi della tabella 1.
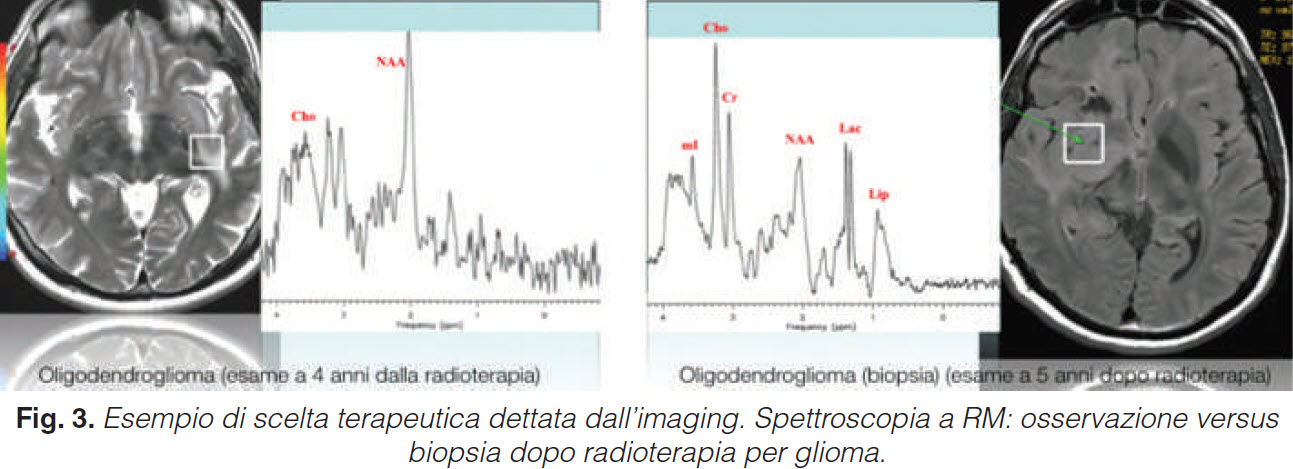
Di seguito vengono riportati alcuni esempi pratici di accuratezza diagnostica, di scelta terapeutica dettata dall’imaging, di diagnosi precoce con impatto prognostico favorevole (costo efficacia) e di costo beneficio positivo.
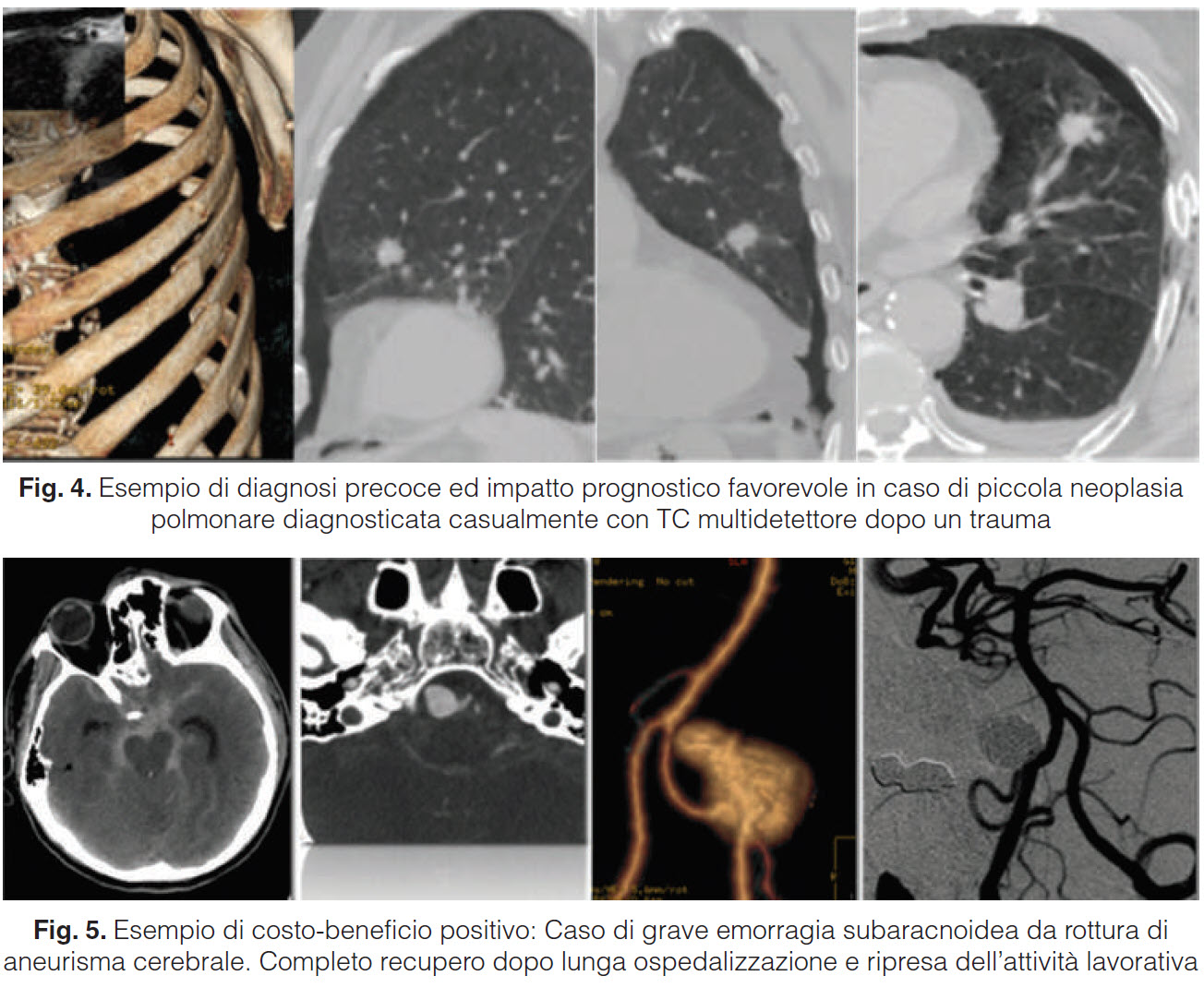
In sostanza, l’analisi dell’appropriatezza, della buona pratica in Radiologia e dei benefici prognostici e sociali che ne derivano trovano senso compiuto direttamente nell’Atto Medico Radiologico, che comprende tutta una serie di procedure ove il solo processo finalizzato alla diagnosi di una patologia non basta. Tale Atto comprende: l’analisi della motivata richiesta di prestazione del medico prescrivente con quesito clinico, l’inquadramento clinico-anamnestico con valutazione di eventuali esami precedenti, la giustificazione dell’esame proposto (o non giustificazione motivata con possibile proposta di tecniche e metodologia sostitutive), l’informativa per il consenso e il consenso, l’esecuzione (che deve comprendere l’adeguatezza delle attrezzature/ottimizzazione, la competenza professionale effettiva, gli aspetti tecnici della procedura e la produzione della documentazione iconografica), l’interpretazione/refertazione, la comunicazione/discussione con il Clinico ed infine l’archiviazione.
In tale ottica, a fronte della disponibilità clinica di sistemi diagnostici accurati, complessi, costosi e multimodali, e’ necessario stabilire o ristabilire i criteri applicativi della diagnostica per immagini rispetto alle altre specialistiche, applicando linee guida e criteri di salvaguardia dosimetrici, già esistenti.
Una tecnologia d’avanguardia in Radiologia deve porsi quale obiettivo la qualità e l’accuratezza, con riduzione della dose di radiazioni ionizzanti, condizioni ottenibili solo con il costante aggiornamento del parco tecnologico, per gestire costi di manutenzione tendenzialmente sempre piu’ alti, da contrapporre a redditività ed efficienza produttiva.
In conclusione, operativamente, occorre organizzare le informazioni diagnostiche, sempre più complesse ed esaustive, in sistemi “intelligenti” rappresentabili come “flow charts” che, rispettando i criteri di appropriatezza e di costo-efficacia, identifichino non solo i parametri classici di malattia (legati principalmente alla sua visualizzazione nell’organismo) ma anche le sue caratteristiche biologiche di interesse, per la definizione del rischio, prognosi, predittivita’ di risposta alla terapia, mediante l’integrazione dei dati morfologici, funzionali e molecolari.
È necessario implementare la tecnologia ibrida radiologica/medico nucleare con attenzione allo sviluppo di professionalità e risorse adeguate anche al fine di sintetizzare in sedute diagnostiche multimodali le indagini TC con mezzo di contrasto e PET-PET/TC con risparmio di dose al paziente e di risorse per il sistema sanitario nazionale.
Occorre inoltre velocizzare e rendere attuati gli studi dell’Health Technology Assessment attingendo a banche dati certificate con informazioni tratte dalla medicina basata sull’evidenza e sui costi, in modo da poter contestualizzare e inserire le nuove tecnologie sia tenendo conto dei processi diagnostici-terapeutici che delle risorse diagnostiche già esistenti.
Bibliografia
- SIRM, Società Italiana di Radiologia Medica, Cons. Dir. del 2.7.2007 Suppl.“Il Radiologo” 3/2007
- Agenzia per i Servizi Sanitari Regionali. La diagnostica per immagini. Linee guida nazionali di riferimento. http://www.assr.it/plg/diag_immagini/diag_per_immag
3. JAMA 2012; 307 (22): 2400-2409
Lo scienziato nel suo laboratorio non è solo un tecnico,
è anche un bambino davanti a fenomeni della Natura
che lo affascinano come un racconto di fate.
Marie Curie







